Neue Reanimationsleitlinien 2025: Update ERC & AHA
Zusammenfassung der wichtigsten Änderungen der Reanimationsleitlinien 2025. Updates zu Defibrillation, Beatmung, Pädiatrie und Monitoring-Zielen.
Neue Reanimationsleitlinien 2025
Update ERC & AHA: Die wichtigsten Änderungen für die Praxis
Zusammenfassung basierend auf Notfallguru
Überblick: Evolution statt Revolution
Die neuesten Leitlinien des European Resuscitation Council (ERC) und der American Heart Association (AHA) bringen keine dramatischen Umbrüche, aber signifikante Detailanpassungen. Die Kernpunkte bleiben: Effektive Thoraxkompression, Beatmung und frühzeitige Defibrillation.
Wichtige Neuerungen betreffen Defibrillations-Strategien, Monitoring-Ziele und spezielle Algorithmen.
Updates: Defibrillation
Zwei wichtige taktische Änderungen bei der Defibrillation:<br><br><strong>1. Vector Change:</strong><br>Nach 3 erfolglosen Schocks sollte eine Änderung der Defi-Patch-Position (z.B. von Anterior-Lateral zu Anterior-Posterior) erwogen werden.<br><br><strong>2. Precharging:</strong><br>In gut trainierten Teams ist das Laden des Defibrillators <em>vor</em> dem Rhythmuscheck möglich, um die Hands-off-Time zu minimieren.
Arrhythmie & Awareness
<strong>Awareness:</strong> Bei Zeichen von Wachheit unter Reanimation (Bewegungen, Augen öffnen) nicht nur Muskelrelaxanzien geben, sondern Sedierung und Analgesie erwägen.
<strong>Bradykardie:</strong> Kein Atropin bei höhergradigem AV-Block mit breitem QRS (Mobitz II oder 3. Grades), da Verschlechterung möglich.
<strong>Torsade de Pointes:</strong> Amiodaron meiden (verlängert QT weiter).
<strong>Instabilität:</strong> Kriterien gelten jetzt auch für Arrhythmien direkt nach ROSC.
Neue Standards: Beatmung
Erstmals konkret definierte Beatmungseinstellungen während der CPR:<br><br><ul style='list-style-type:none; padding:0;'><li>🔹 <strong>Modus:</strong> Volumenkontrolliert</li><li>🔹 <strong>Tidalvolumen (VT):</strong> 6–8 ml/kg</li><li>🔹 <strong>Frequenz:</strong> 10/min</li><li>🔹 <strong>PEEP:</strong> 0–5 cmH2O</li><li>🔹 <strong>Inspirationszeit:</strong> 1–1.5 Sek (I:E ca. 1:5 min)</li><li>🔹 <strong>Druckalarm:</strong> 60–70 cmH2O</li></ul><br><em>Wichtig: Dauerhafte etCO2-Messung ist Pflicht.</em>
Atemweg & Ultraschall
<strong>Atemwegswahl:</strong> Wenn supraglottisch, dann iGEL-Maske bevorzugt gegenüber Larynxtubus.
<strong>POCUS (Ultraschall):</strong> Primär subxiphoidal. Jeglicher Zeitverlust bei Kompressionen muss vermieden werden (Loop-Aufzeichnung in der Pause).
<strong>Diagnostik:</strong> Rechtsherzdilatation kann auch ohne LAE auftreten (z.B. bei prolongierter Reanimation).
<strong>TEE:</strong> Transösophageale Echokardiografie hilfreich für idealen Druckpunkt und reversible Ursachen.
Besondere Umstände I
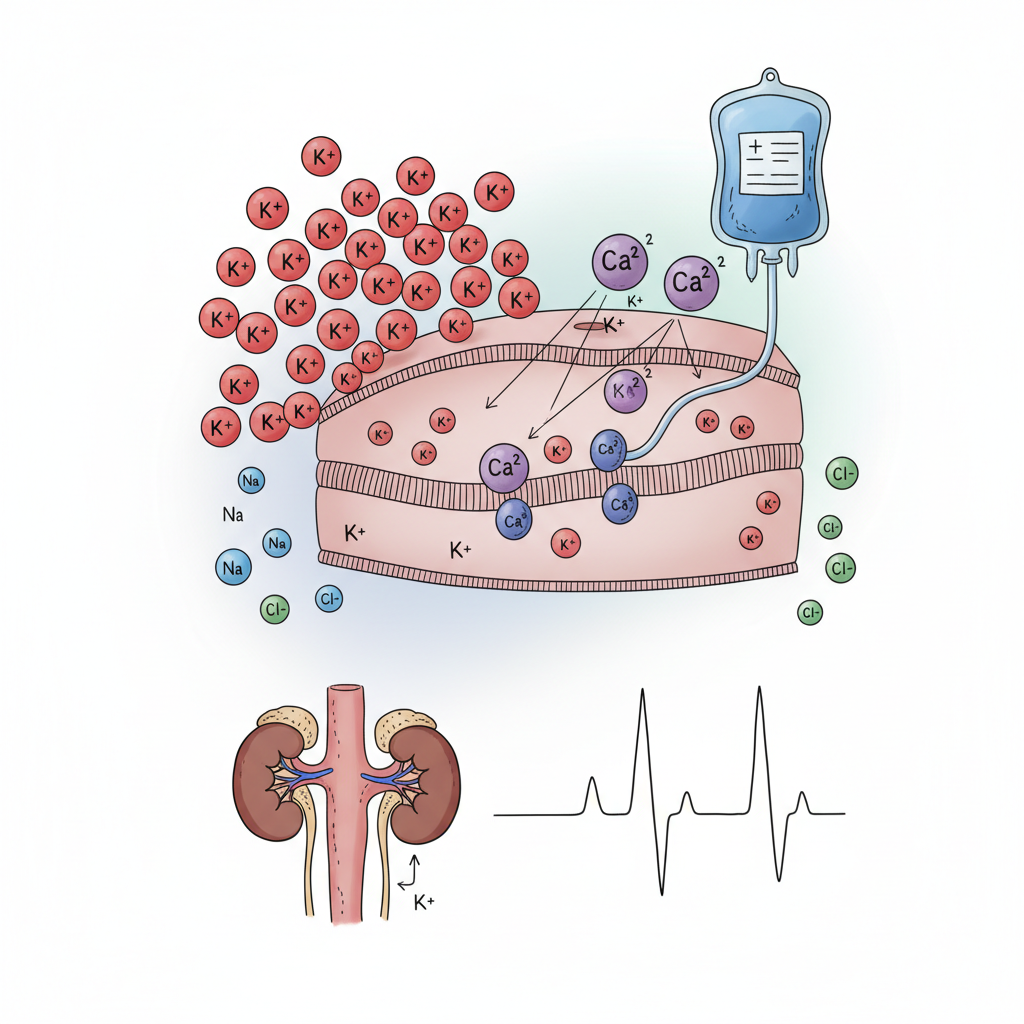
<strong>Hyperkaliämie:</strong><br>Evidenz für Calcium ist gering, Dennoch Empfehlung: Bei Reanimation unter Hyperkaliämie Bolus von Calcium UND Natriumbicarbonat geben.<br><br><strong>Trauma-Reanimation:</strong><br>Thoraxkompressionen sind nachrangig gegenüber der Therapie behebbarer Ursachen (Hämorrhagie, Spannungspneumothorax). <br>REBOA wird insgesamt abgewertet.
Besondere Umstände II
<strong>Schwangere:</strong> Die strenge „5-Minuten-Regel“ zur Notsectio wird nicht mehr starr postuliert, die Notsectio bleibt aber eine dringliche Maßnahme zur Rettung des Kindes und Entlastung der Mutter.
<strong>Anaphylaxie:</strong> Primärtherapie bleibt Adrenalin. Routinemäßiges Prednisolon (Kortison) wird nicht mehr empfohlen!
<strong>H1-Blocker:</strong> Nur noch symptomatisch für Hautreaktionen. Vorsicht: Hypotension bei rascher i.v.-Gabe möglich.
Hypothermie
Anpassung der Medikamentengabe an die Körperkerntemperatur:<br><br><strong>< 30 °C:</strong><br>Maximal 1x Adrenalin, dann Pause.<br><br><strong>30 – 35 °C:</strong><br>Verdopplung der Intervalle zwischen den Adrenalingaben (alle 6–10 Min).
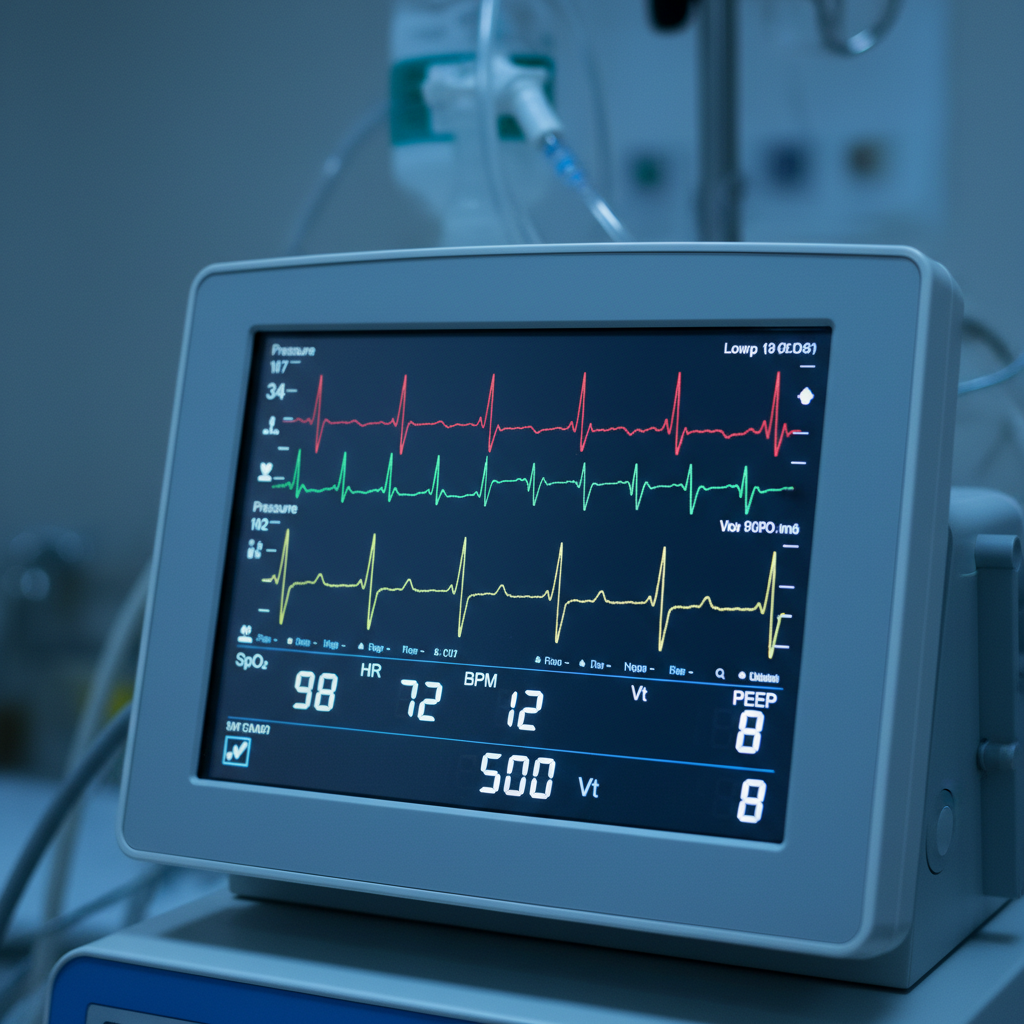
Monitoring-Ziele & Maßnahmen
<strong>Blutdruck invasiv:</strong> Ziel diastolisch ≥ 30 mmHg. Falls nicht erreicht: Druckpunkt optimieren, reversible Ursachen suchen.
<strong>Kapnometrie (etCO2):</strong> Ziel ≥ 25 mmHg.
<strong>Bei invasivem Monitoring:</strong> Wenn systolisch < 50mmHg trotz Maßnahmen: Thoraxkompression überdenken.
<strong>Adrenalin-Anpassung:</strong> Bei invasivem Monitoring ggf. titrierte Dosen (50–100µg) möglich.
Pädiatrie
<strong>Patch-Position:</strong><br>Anterior-Posterior (AP) Position wird für alle Kinder < 25 kg empfohlen.<br><br><strong>Kompressionstechnik Säuglinge:</strong><br>Die „2-Finger-Umgreife-Technik“ wird jetzt explizit empfohlen.<br><br><strong>Neugeborene:</strong><br>Abnabeln möglichst erst nach ≥ 1 Minute, sofern keine kritischen Maßnahmen verzögert werden.
Neuer Algorithmus: Krampfanfall
<strong>First Line:</strong> Midazolam 0,15mg/kg i.v. <br>(Alternativ: nasal 0,3mg/kg, i.m. 0,2mg/kg, Diazepam rektal).
Erneute Dosis nach 5 Minuten möglich.
<strong>Second Line:</strong> Levetiracetam 40–60 mg/kg i.v.
Nicht empfohlen
<strong>Double Sequence Defibrillation:</strong> Soll nicht routinemäßig genutzt werden (umstritten).
<strong>Sonografischer Puls-Check:</strong> Keine Empfehlung enthalten.
<strong>Adrenalin:</strong> Keine Empfehlung zur kontinuierlichen Gabe (Perfusor) oder intramuskulären Gabe im Rahmen der CPR.
Zusammenfassung & Quellen
Die Updates schärfen die Qualität der Maßnahmen: Fokus auf Vitalwerte (etCO2, dias. RR), präzisere Defibrillation (Vector Change) und klare pädiatrische Standards.<br><br>Quellen:<br>- cprguidelines.eu (ERC)<br>- grc-org.de (GRC)<br>- cpr.heart.org (AHA)<br>- notfallguru.de
- reanimation
- erc-leitlinien
- aha-guidelines
- notfallmedizin
- cpr-update
- medizin
- erste-hilfe