Eigenbluttherapie: PRP & ACP in der Orthopädie
Grundlagen, Evidenz und Anwendung von Plättchenreichem Plasma (PRP) bei Arthrose und Sportverletzungen. Medizinische Schulung zur Eigenbluttherapie.
Eigenbluttherapie: PRP & ACP
Evidenzbasierte Anwendung von Plättchenreichem Plasma in der Orthopädie
Medizinische Schulung
Definition und Grundlagen
PRP: Platelet-Rich Plasma (Plättchenreiches Plasma)
ACP: Autologous Conditioned Plasma (Autologes konditioniertes Plasma)
Extraktion aus patienteneigenem Venenblut durch Zentrifugation
Ziel: Erhöhte Konzentration von Thrombozyten im Plasma
Regenerative Medizin ohne Fremdstoffe oder synthetische Wirkstoffe
Basisprinzip: Nutzung körpereigener Heilungsfaktoren
Wirkmechanismus: Die Rolle der Thrombozyten
Freisetzung von Wachstumsfaktoren aus Alpha-Granula
Schlüsselfaktoren: PDGF, TGF-β, VEGF, EGF, IGF-1
chemotaktische Wirkung: Anlockung von Stammzellen (MSC)
Stimulation der Zellproliferation und Matrixsynthese
Induktion der Angiogenese (Neubildung von Blutgefäßen)
Entzündungsmodulierung in verschiedenen Heilungsphasen
Unterscheidung: PRP vs. ACP
PRP: Oft leukozytenreich (LR-PRP) vs. leukozytenarm (LP-PRP)
ACP: Spezielles Herstellungssystem, meist leukozytenarm
Leukozytenreich: Eher pro-inflammatorisch und katabol
Leukozytenarm: Eher anabol, fördert Kollagensynthese
Vorteil ACP: Geringere lokale Entzündungsreaktion nach Injektion
Wahl der Präparation abhängig vom Gewebetyp und Status
Herstellungsverfahren im Überblick
1. Blutentnahme (Venipunktur) aus der Armvene (ca. 10-15ml)
2. Befüllung steriler Doppelspritzen-Systeme (geschlossener Kreislauf)
3. Zentrifugation (Soft Spin): Trennung nach Dichte
4. Schichtung: Erythrozyten unten, Plasma/Thrombozyten oben
5. Extraktion des Überstandes (Plasma) ohne rote Blutkörperchen
6. Sofortige Applikation (max. 4 Stunden Haltbarkeit)
TEIL 1
Klinische Anwendung
Indikationen, Evidenzlage und Einsatzgebiete in der Orthopädie
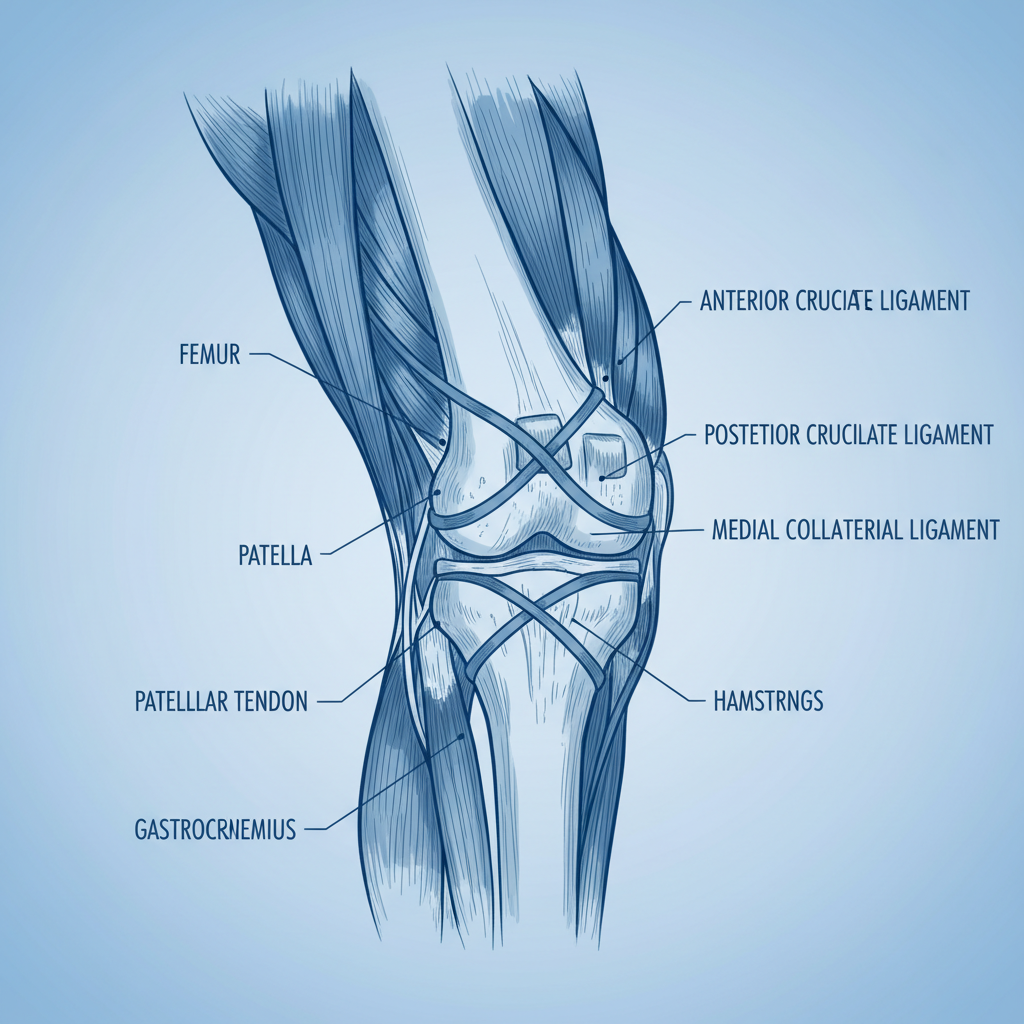
Haupteinsatzgebiete in der Orthopädie
Arthrosen leichten bis mittleren Grades (I-III)
Tendinopathien (Sehnenerkrankungen)
Muskelverletzungen (Faserrisse, Zerrungen)
Bandverletzungen (z.B. Außenband am Sprunggelenk)
Postoperative Unterstützung (Wundheilung, Meniskusnaht)
Fersensporn und Plantarfasziitis
Evidenzlage: Kniearthrose (Gonarthrose)
Starke Evidenz für leichte bis mittelschwere Arthrose
Signifikante Schmerzlinderung oft schon nach 1 Woche
Wirkdauer bis zu 24 Monate in Studien nachgewiesen
Aufgenommen in S2k/S3-Leitlinien (unter Vorbehalt)
Überlegenheit gegenüber Hyaluronsäure in einigen Meta-Analysen
Evidenzlage: Tendinopathien (Sehnen)
Tennisellenbogen (Epicondylitis): Positive Studienergebnisse
Patellaspitzensyndrom: Gute Wirksamkeit belegt
Vorteil gegenüber Kortison: Bessere Langzeitresultate
Kortison wirkt schnell, erhöht aber Rezidivgefahr
PRP wirkt langsamer, aber strukturell regenerativ
Wichtig: Kombination mit Exzentrik-Training empfohlen
Bereiche mit schwacher oder fehlender Evidenz
Achillessehne: Studien zeigen oft keinen Vorteil ggü. Placebo
Rotatorenmanschette: Gemischte Datenlage bei Rupturen
Kreuzbandplastik (VKB): Kein eindeutiger Heilungsbeschleuniger
Knochenbrüche: Bisher keine ausreichende Evidenz für Routineeinsatz
Rechtsprechung (DE): Achillessehne teils als 'nicht medizinisch notwendig' eingestuft
Einzelfallentscheidungen bleiben klinisch möglich
TEIL 2
Praktische Durchführung
Applikationstechnik, Behandlungsprotokolle und Sicherheit
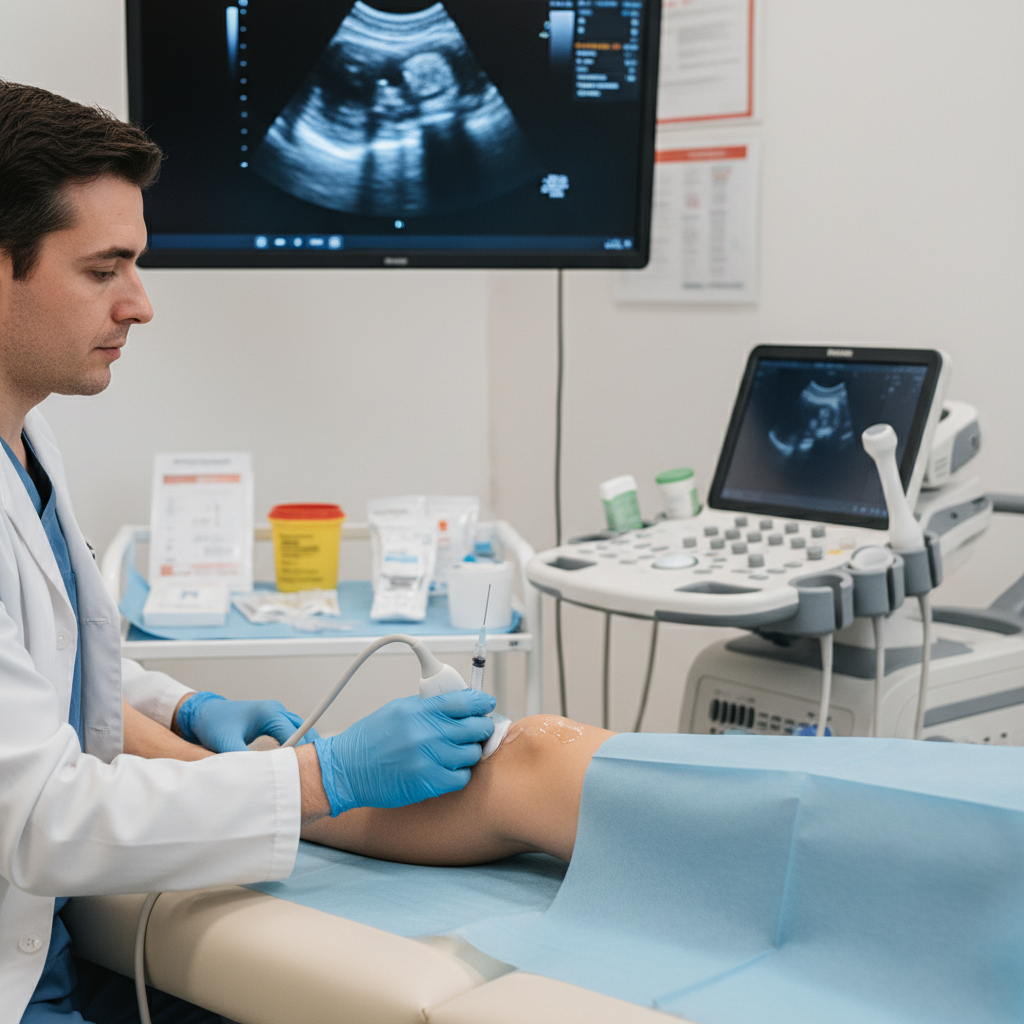
Applikationstechnik & Durchführung
Steriles Arbeiten ist oberstes Gebot (Infektionsschutz)
Ultraschallgesteuerte Injektion empfohlen (Präzision)
Blind-Injektion nur bei sehr erfahrenen Anwendern (Landmarken)
Barrieren beachten: Faszien, Sehnenscheiden, Kapseln
Keine Lokalanästhesie direkt in das Zielgewebe (Zelltoxizität)
Hautquaddel zur Betäubung der Einstichstelle ist erlaubt
Behandlungsprotokoll (Standard)
Serie von 3 bis 5 Injektionen
Intervall: Wöchentlicher Abstand (7-10 Tage)
Körperliche Schonung für 24-48 Stunden nach Injektion
NSAID-Pause (Ibuprofen, Diclofenac) empfohlen (Hemmung der Plättchen)
Wiederholung der Kur: Nach 12-24 Monaten möglich
Dokumentation des Verlaufs (Schmerzscore, Funktion)
Kontraindikationen
Akute lokale oder systemische Infektionen
Thrombozytopenie (zu wenige Plättchen) oder Funktionsstörungen
Aktive Tumorerkrankungen / Metastasen (Wachstumsfaktoren!)
Schwere Instabilität des Gelenks (relative KI)
Schwangerschaft (keine ausreichende Datenlage)
Einnahme starker Antikoagulantien (Blutungsgefahr beim Spritzen)
Risiken und Nebenwirkungen
Allgemein sehr geringe Nebenwirkungsrate (autologes Material)
Injektionsschmerz & Druckgefühl (Initialphase 1-2 Tage)
Lokale Schwellung oder Rötung ('Flare-up'-Reaktion als Heilungsreiz)
Blerguss (Hämatom) an der Einstichstelle
Infektion (Gelenkempyem) extrem selten, aber schwerwiegend
Bei Leukozyten-reichem PRP: Risiko für Vernarbung/Kalzifizierung
TEIL 3
Rahmenbedingungen
Kosten, Rechtliches und Ausblick
Kosten und Erstattung (Deutschland)
Gesetzliche Krankenversicherung (GKV): Keine Erstattung
Status: Individuelle Gesundheitsleistung (IGeL)
Kostenrahmen: ca. 150 € – 300 € pro Injektion
Private Krankenversicherung (PKV): Übernahme häufig möglich
Voraussetzung PKV: Begründung nach GOÄ (z.B. Faktorsteigerung)
Schriftlicher Behandlungsvertrag & Aufklärung zwingend erforderlich
Kritikpunkt: Heterogenität der Präparate
Keine Standardisierung der Herstellungskits
Plättchenkonzentration variiert (2-fach bis 10-fach)
Leukozytengehalt oft in Studien nicht spezifiziert
Inter-individuelle Varianz der Spenderblut-Qualität
Folge: Studienresultate schwer vergleichbar (Meta-Analysen bias)
Forderung: Genaue Klassifizierung (z.B. PAW-Klassifikation) in Studien
Aktuelle Leitlinien und Fachgesellschaften
DGOU (Deutsche Gesellschaft für Orthopädie und Unfallchirurgie)
S2k-Leitlinie Gonarthrose: Empfehlung 'kann erwogen werden'
ESSKA (European Society of Sports Traumatology): Positive Bewertung
AGA (Gesellschaft für Arthroskopie): Differenzierte Empfehlungen
Trend: Zunehmende Akzeptanz der Evidenz bei Kniearthrose
Wichtig: PRP gilt rechtlich als Arzneimittel (Herstellungserlaubnis beachten!)
Zukunftsausblick
Kombinationstherapien: PRP + Stammzellen (BMAC) oder Hyaluronsäure
Personalisierte Medizin: Anpassung der Zellzahl an Patient
Lyophilisiertes (gefriergetrocknetes) PRP für Lagerfähigkeit
Standardisierung der Herstellungsprotokolle in der Forschung
Erweiterung der Indikationen (Neurologie, Dermatologie)
Kosteneffizienzstudien könnten GKV-Zulassung beeinflussen
Fallbeispiel (Hypothetisch)
Patient: 55 Jahre, aktive Lebensweise
Diagnose: Gonarthrose Grad II medial, Belastungsschmerz
Vorbehandlung: Physiotherapie, NSAR (kurzfristig)
Therapie: 3x ACP-Injektion im Wochenabstand
Verlauf: Woche 1 leichte Besserung, Woche 6 Beschwerdefreiheit
Follow-up: Auffrischung nach 18 Monaten bei leichten Rezidiven
Zusammenfassung & Fazit
PRP/ACP ist ein sicheres, nebenwirkungsarmes Verfahren
Beste Evidenz: Kniearthrose (leicht/mittel) und Tennisellenbogen
Wirkmechanismus: Biologische Regeneration und Entzündungshemmung
Grenzen: Schwere Arthrose (Grad IV), komplett gerissene Sehnen
Kosten: Selbstzahlerleistung, Aufklärung über Erfolgschancen wichtig
Empfehlung: Als Teil eines multimodalen Konzepts einsetzen
Vielen Dank für Ihre Aufmerksamkeit
Fragen & Diskussion
Literatur / Quellen (Auswahl):
- DGOU S2k Leitlinie Gonarthrose
- ESSKA-ORBIT Consensus (2021)
- Filardo et al., PRP in Osteoarthritis
- eigenbluttherapie
- prp-therapie
- acp-therapie
- orthopädie
- arthrose-behandlung
- regenerative-medizin
- sportmedizin