Fitzpatrick Hauttypen: Klassifikation & Lichtschutzplanung
Klinischer Leitfaden zu Hauttypen I-VI: Eigenschutzzeit, LSF-Empfehlungen, Hautkrebsrisiko und lasertherapeutische Relevanz für die dermatologische Praxis.
Fitzpatrick Hauttypen-Klassifikation
Klinische Relevanz für Lichtschutz, Dermatologie und Lasertherapien
Das Konzept: UV-Reaktion, nicht Ethnie
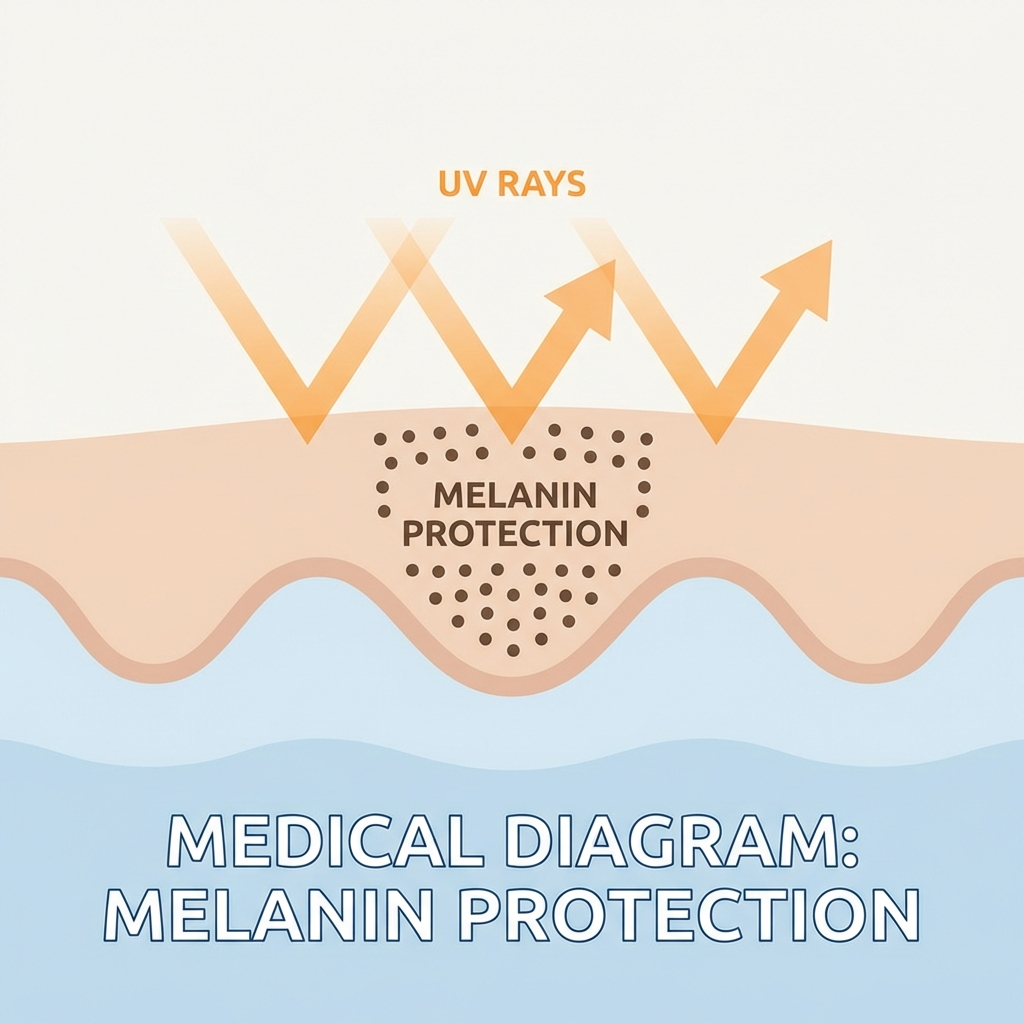
Die Einteilung nach Fitzpatrick (1975) basierte ursprünglich auf der Reaktion der Haut auf UV-Strahlung – speziell dem initialen Sonnenbrand und der darauffolgenden Bräunung. Es ist ein klinisches Instrument zur Risikoabschätzung, keine rein ästhetische Kategorisierung.
Fokus: UV-Empfindlichkeit & Melaningehalt
Ziel: Bestimmung von LSF & Eigenschutzzeit
Unabhängig von subjektiver 'Schönheit'
Überblick: Die 6 Hauttypen
Hauttyp I & II: Hohes Risiko
Typ I: Keltischer Typ
Sehr helle Haut, rötliches Haar, Sommersprossen. Bekommt fast immer Sonnenbrand, bräunt nie.
Eigenschutz < 10 Min | Empfehlung: LSF 50+
Typ II: Nordischer Typ
Helle Haut, blondes Haar, blaue/graue Augen. Bekommt leicht Sonnenbrand, bräunt kaum.
Eigenschutz 10-20 Min | Empfehlung: LSF 30-50
Hauttyp III & IV: Mittleres Risiko
Typ III: Mischtyp
Hellbraune Haut, dunkles Haar. Manchmal Sonnenbrand, mäßige Bräunung.
Eigenschutz 20-30 Min | Empfehlung: LSF 25+
Typ IV: Mediterraner Typ
Olivfarbene Haut, dunkle Augen/Haare. Selten Sonnenbrand, schnelle Bräunung.
Eigenschutz ca. 45 Min | Empfehlung: LSF 20-30
Hauttyp V & VI: Niedriges Sonnenbrand-Risiko
Typ V: Dunkler Hauttyp
Dunkelbraune Haut. Sehr selten Sonnenbrand, bräunt sehr gut.
Eigenschutz ca. 60 Min | Empfehlung: LSF 15
Typ VI: Sehr dunkler Hauttyp
Schwarze Haut, hoher Eumelanin-Schutz. Extrem selten Sonnenbrand.
Eigenschutz ca. 90 Min | Basis-Schutz sinnvoll
Eigenschutzzeit der Hauttypen
Hinweis: Werte sind Durchschnittswerte. Die individuelle Zeit variiert je nach UV-Index vor Ort und Vorbräunung.
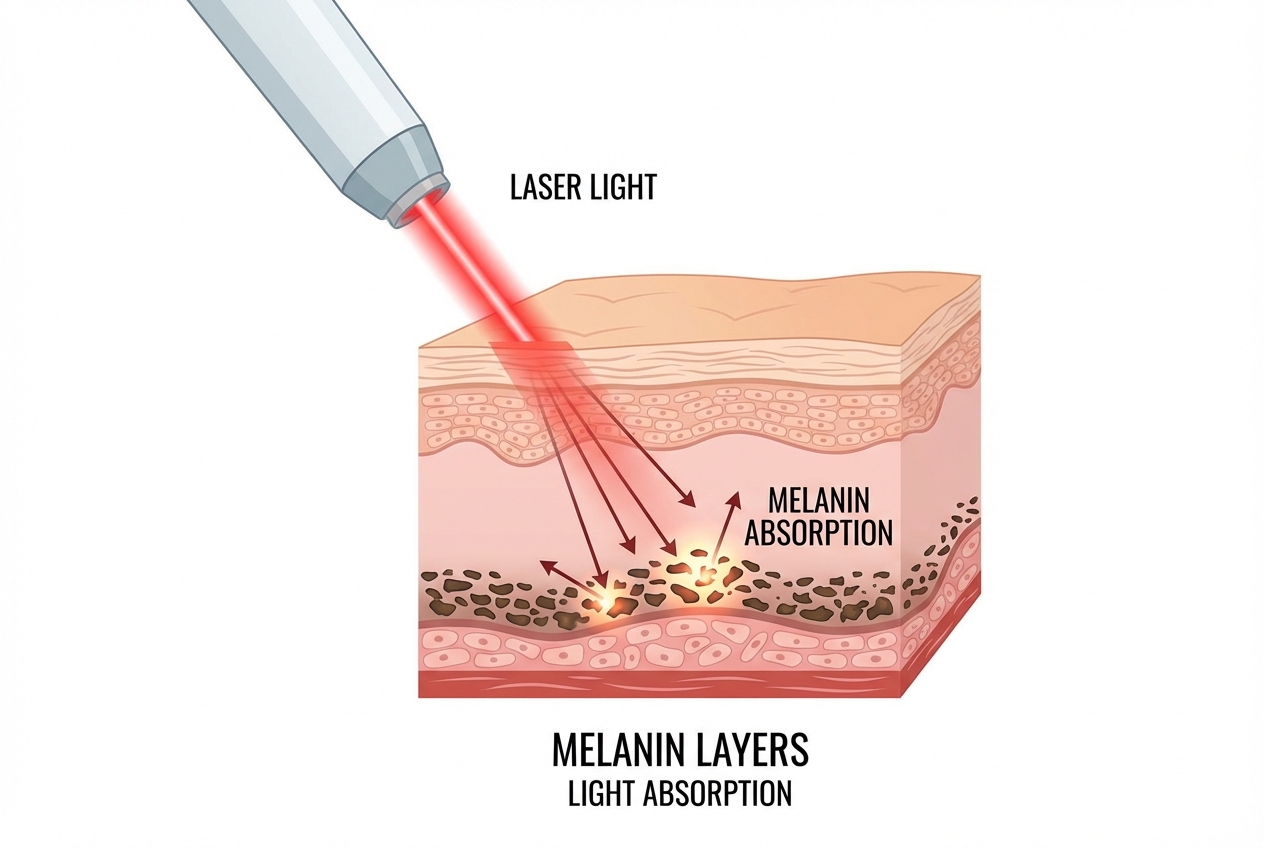
Klinische Relevanz: Laser & IPL
Der Fitzpatrick-Typ bestimmt das Risiko für Nebenwirkungen bei lichtbasierten Therapien. Melanin absorbiert Lichtenergie und wandelt sie in Wärme um.
ACHTUNG BEI TYP IV–VI: Hohe Energieabsorption in der Epidermis → Risiko für Verbrennungen & Hyperpigmentierung.
Hautkrebsrisiko & Screening
Typ I & II: Sehr hohes Risiko für Basalzellkarzinom, Plattenepithelkarzinom & Melanom. Engmaschiges Screening empfohlen.
Typ V & VI: Geringeres Risiko für UV-induzierte Karzinome.
CAVE: Bei dunklen Hauttypen werden Melanome oft erst später erkannt (oft an Akren/Nägeln - „akrolentiginöses Melanom“), was die Prognose verschlechtert.
Myth-Buster: Häufige Missverständnisse
„Dunkle Haut braucht keinen Sonnenschutz.“
FALSCH: Auch Typ V & VI können (wenn auch selten) Sonnenbrand bekommen. Zudem schützt Melanin nicht vollständig vor UVA-bedingter Hautalterung.
„Ich bin vorgebräunt, ich bin geschützt.“
FALSCH: Die „Lichtschwiele“ bietet nur einen sehr geringen Schutzfaktor (ca. LSF 4). Zusätzlicher Schutz bleibt notwendig.
Beratungs-Leitfaden für die Praxis
Anamnese: Wie reagiert Ihre Haut auf die erste starke Sonne im Jahr?
Klassifikation: Bestimmung Typ I–VI (Augen/Haarfarbe unterstützend nutzen).
Empfehlung: LSF dem Hauttyp UND dem UV-Index der Zielregion anpassen.
Edukation: Aufklärung über die begrenzte „Eigenschutzzeit“.
LSF & Eigenschutz im Schnellüberblick
Typ I
Sehr helle Haut, Sommersprossen; fast immer Sonnenbrand, bräunt nicht.
Eigenschutz < 10 Min | Empfehlung: LSF 50+ intensiv
Typ II
Helle Haut, blond bis hellbraun; leichter Sonnenbrand, kaum Bräune.
Eigenschutz 10-20 Min | Empfehlung: LSF 30-50
Typ III
Hellbraune Haut; mäßiges Sonnenbrandrisiko, entwickelt moderate Bräune.
Eigenschutz 20-30 Min | Empfehlung: LSF 25+
Typ IV
Olivfarbene Haut; selten Sonnenbrand, bräunt schnell und gleichmäßig.
Eigenschutz ca. 45 Min | Empfehlung: LSF 20-30
Typ V
Dunkelbraune Haut; sehr selten Sonnenbrand, gute natürliche Bräune.
Eigenschutz ca. 60 Min | Empfehlung: LSF 15 (auch bei hoher UV-Last)
Typ VI
Sehr dunkle Haut; kaum Sonnenbrand, aber kein vollständiger UV-Schutz.
Eigenschutz bis ca. 90 Min | Empfehlung: Basis-LSF 15, „Nur-UV“-Sicherheit fehlt
Klinischer Fokus
Sonnenbrandrisiko ist der Haupttreiber für LSF-Empfehlungen.
Typ I/II → höchste Wachsamkeit & engmaschige Aufklärung.
Typ V/VI ≠ UV-immun – auf Photoaging und Melanom achten.
Beratungs-Reminder
UV-Index & individuelle Exposition dokumentieren.
LSF an Hauttyp + Situation (Wasser, Schnee) anpassen.
Regelmäßig nachcremen (alle 2 Stunden, nach Schwitzen).
Hautkrebsscreening – Praxisfokus
Ganzkörper, Nägel, Mund- und Augenschleimhäute – Ziel: frühzeitige Erkennung aller Hautkrebsarten
Definition: Die Früherkennungsuntersuchung erfasst die gesamte Hautoberfläche inkl. Nägel, Mund- und Augenschleimhäute, um pigmentierte Läsionen, weiße Hautkrebsformen und Präkanzerosen zu dokumentieren.
Screening-Ablauf
Anamnese
Risikofaktoren, familiäre Hautkrebsvorbilder, Immunsuppression erheben.
Ganzkörperinspektion
Auch Nägel, Mundschleimhaut, Augenschleimhaut, Haarboden und Akren inspizieren.
Dokumentation
Fotos, Dermatoskopie, Lageplan, Symbole für Follow-up.
Häufigste Befunde
Pigmentierte Makula / auffälliger Nävus
Weiße Hautkrebsformen (Basalzell- & Spinaliom) und Aktinische Keratosen
Fibrome & seborrhoische Keratosen (SK)
NZN (Nävuszellnävi) & dysplastische NZN
Aktinische Keratose (AK) als Vorstufe
Morbus Bowen & andere intraepitheliale Veränderungen
Basaliom (BCC) – perlmuttartig, ulzerierend
Spinaliom (PEC/SCC) – schuppig, induriert
Melanom (inkl. akrolentiginös, Nagelmatrix, Augen)
Dokumentation mit Dermatoskopie & Fotografie erhöht die Sensitivität.
Reminder: Individuelle Risikofaktoren (familiär, Immunsuppression, UV-Last) notieren und im Bericht hervorheben.
Invasive Therapieoptionen
Definition: Invasive Verfahren zielen auf die vollständige Entfernung des Tumorgewebes (R0-Status) ab. Dies ist die primäre Option für den kurativen Ansatz.
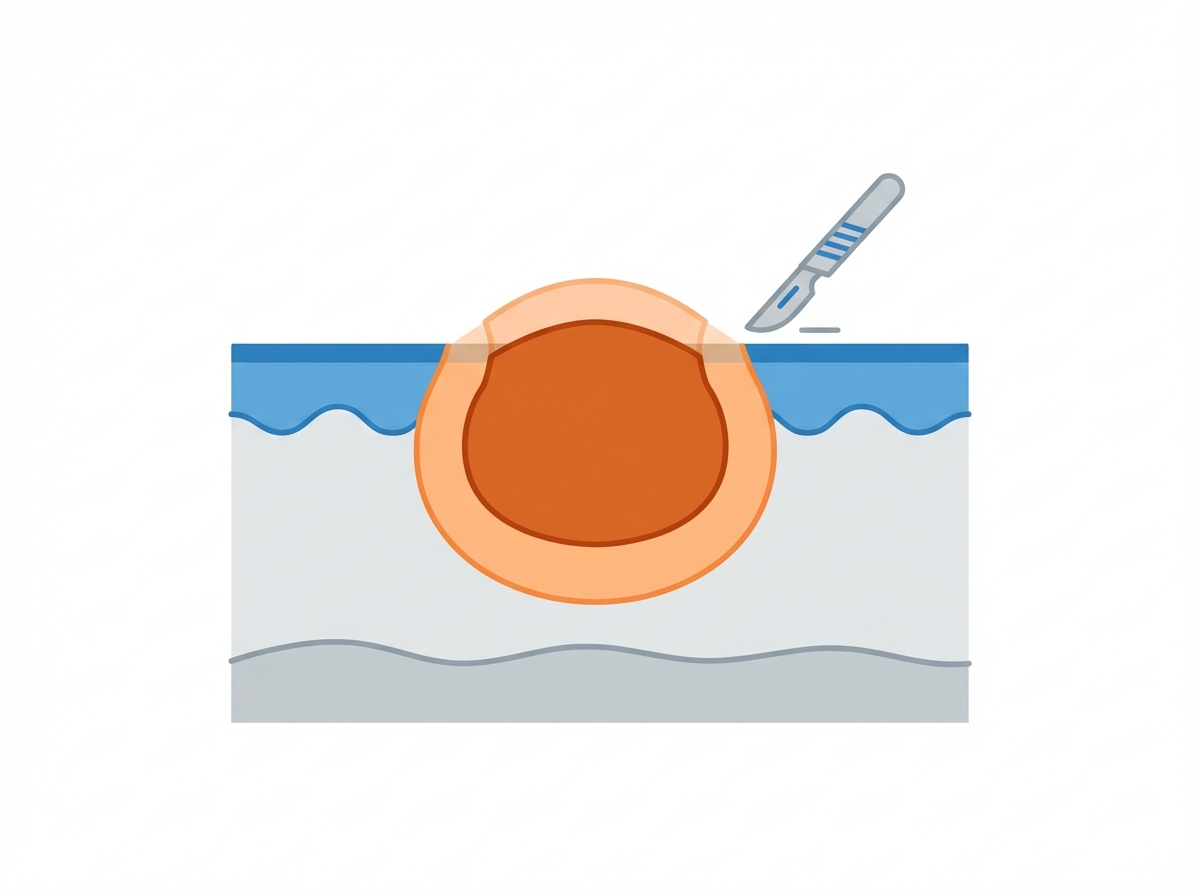
Goldstandard: Chirurgie
Die operative Exzision bietet die höchste Heilungsrate und ermöglicht als einziges Verfahren eine lückenlose histologische Schnittrandkontrolle.
Chirurgischer Ablauf
Sicherheitsabstand
Wahl gemäß Tumortyp und Eindringtiefe (z.B. BMS vs. MM).
Mikroskopische Kontrolle
3D-Histologie / Randschnittschnellverfahren (Mohs).
Defektverschluss
Direktnaht, Lappenplastik oder Hauttransplantat.
Kurz-Checkliste für die Praxis
<strong style='color:#2c3e50;'>Indikation:</strong><br>Alle malignen/unklaren Läsionen (wenn operabel)
<strong style='color:#2c3e50;'>Dokumentation:</strong><br>Lokalisation, Größe, Exzisionsränder
<strong style='color:#2c3e50;'>Histologie:</strong><br>Befundbericht & Nachsorgeplan prüfen
- dermatologie
- hauttypen
- fitzpatrick
- lichtschutz
- hautkrebsvorsorge
- sonnenschutz
- medizin
- lasertherapie